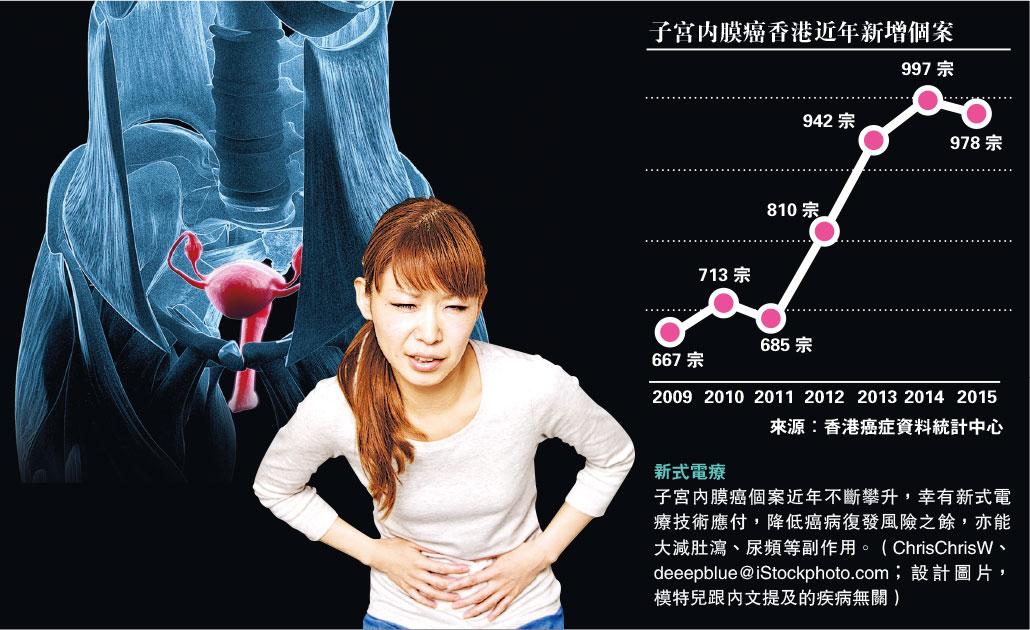
【明報專訊】子宮內膜癌(或稱子宮體癌),患者人數在過去15年上升181%,2015年有978宗新症,於女性最常見癌症中排名第4。
即使是初期患者,手術後若病理分析癌細胞復發風險較高,病人仍需要接受放射治療。傳統全盆腔放射治療,副作用包括腹瀉、尿頻,或影響骨髓;新的國際指引將局部近距離近接電療(Brachytherapy)定為認可治療方案,能針對腫瘤大幅提升電療劑量,毋須穿越正常組織,副作用大幅減少。
陳女士是一名50歲的家庭主婦,兩年前已經停經,一年前的婦科檢查沒發現異樣,但最近數星期陰部出血,相熟的婦產科醫生建議做擴張及刮宮檢查,病理報告確診她患上子宮內膜癌;之後被轉介到婦科腫瘤科,醫生評估她必須接受子宮全切及雙側輸卵管卵巢切除,以及盆腔淋巴結清除手術。
病理報告確定她患上第3期C1子宮內膜癌,即癌細胞已穿出子宮體,但未超越盆腔。在組織病學上的子宮內膜癌分期(FIGO Grading)為2,即癌細胞分化中等(分為1-3級,第1級癌細胞擴散風險較低,第2級及第3級依次增加)。盆腔淋巴有6粒呈現轉移。
當陳女士第一次到我的診症室時,她帶着手術後初癒的疲倦和憂慮的眼神,似乎對手術的病理報告有點困惑。我先告訴她,她找對了一個很有經驗的婦科腫瘤科醫生,成功完成了根治的手術;至於術後治療、最新的研究及指引,則由臨牀腫瘤科醫生詳細講解。
15年間新症升181% 患者年齡中位數55歲
根據香港癌症資料統計中心數據,2000年有348宗,2015年升至978宗,上升181%,趨勢跟先進國家相似。平均發病年齡的中位數是55歲,逾七成是初期患者(第1、2期),其餘約一成為第3期,少數患者是第4期。
要確診病情,婦產科醫生可用超聲波及抽取子宮內膜組織,或以擴張及刮宮檢查。影像掃描例如電腦掃描或磁力共振是不可少的一環,因為手術前需要先充分了解腫瘤影響的範圍。在治療的方案裏,手術是子宮內膜癌第1、2、3期的最主要治療方法,包括全子宮、輸卵管及卵巢的切除;當判斷為第1期B以上的分期,亦會同時切除附近的淋巴組織。
近距離放射升電療劑量 療效較佳
術後治療大致分上初期(第1、2期)及第3期的類別。初期患者手術後會做風險因素的評估,如患者有以下這些因素,擴散到淋巴或局部復發的風險相對較高:
- 第1期B(即超過50%子宮內膜深層肌肉層影響)
- 癌細胞FIGO Grading是Grade 3
- 有微血管淋巴腺影響(lymphovascular invasion)
- 年齡大於60歲
另外,有3/4的患者局部復發的位置常見於陰部頂,若評估為中度風險(例如第1期B,而沒有其他的高危因素),國際指引已將局部近距離放射治療定為認可的治療方案。
近接電療,又名接觸電療(contact therapy),這技術已於婦科癌症廣泛應用多年,輻射線接觸腫瘤的表面處近距離發出,好處是能針對腫瘤大幅提升電療劑量,療效較佳;另一方面,由於輻射毋須穿越正常組織便能直達患處,電療副作用也大幅減少。
根據大型的醫學研究,針對陰部頂的近距離放射治療,能將復發風險降至3%以下,比較傳統全盆腔放療更能減少副作用。
新式治療多角度放射線 助減副作用
至於評估為高風險者(例如第1期B、Grade 3或有多個高危因素),應該接受全盆腔放療,減少附近淋巴擴散的風險。大型研究亦指出,長期的覆診結果顯示,相對沒有術後治療,完成放射治療能大幅減少復發風險,由20%減至5%以下。
第3期患者,無論局部或遠端擴散的風險也大大增加。最新的資料建議,接受不少於4個化療療程及針對性放射治療,能減少擴散風險。
至於新的放射治療技術,包括強度調控定位放射治療(IMRT),放射線並非由單一方向進入,而是從不同角度進入,分散對周邊正常器官的影響,減低腹瀉、尿頻,或對骨髓的副作用。至於IMRT後期副作用,以及長遠存活率和復發機率的改變,則有待長期研究的結果發表。
陳女士接受化療及放射治療的過程十分順利,雖然有脫髮及輕微的副作用,但有足夠的休息和營養吸收,以及治療團隊的支持,她也配上一個最時尚的假髮,漂漂亮亮的完成了治療。
文:張天怡(香港大學臨牀腫瘤學系臨牀助理教授)
編輯:梁敏德






-300x158.webp)



