【明報專訊】醫管局早前公布2019癌症數據分析,雖然整體癌症發病數字上升,但死亡率有下降趨勢,反映了治療的進步和及早檢測的功效。
因為新藥或新療法推陳出新,加上成像技術不斷改進,令診斷和治療更加精準到位,與癌共存的病人愈來愈多。不過,治療選擇多了,治療時間長了,醫藥費亦隨之而增加,加上個別療程收費高昂,未必人人可以負擔。
相關文章:【十大常見癌症】早期肺癌病徵或難察覺 非吸煙患者多患肺腺癌 不同期數多元治療手法
「我在腫瘤科工作已超過四分之一世紀,見證癌症治療上的改進非常大。」中大醫學院臨牀腫瘤學專業應用副教授、中大醫院臨牀腫瘤科專科醫生唐美思分享說,「以肺癌為例,以往病人確診之後,基本上沒有什麼可做,既沒有合適化療藥物,電療成效亦不大,又或者根本沒有效用。當時的病人確診患癌後,醫生會說,你只剩下3個月命;今時今日就非常不同了,一旦確診肺癌,即使已屆第四期,經過治療,病人壽命都可維持幾年或以上,比比皆是。根據我個人經驗,10年以上也有」。如此巨大轉變,與癌症治療在各方面的突破有莫大關係。「藥物方面,化療藥物多了很多選擇,還有其後出現的標靶治療和免疫治療藥物;除此之外,電療技術亦進步了很多。這些新藥物和新技術,每種都各自可以幫助病人延長壽命,加起來就變得有很大幫助。」
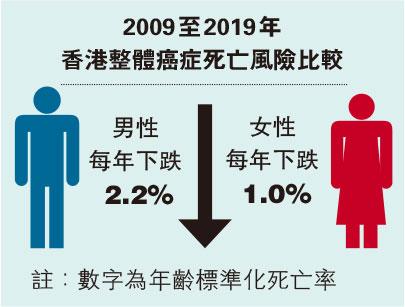
根據香港癌症資料統計中心數據,2019年本港癌症新增個案達35,082宗。相比起2009年的25,977宗,升幅達35%。至於死亡率,雖然癌症仍然是頭號殺手,但整體而言,兩性的「年齡標準化死亡率」都呈下降趨勢(註:年齡標準化比率(ASR)是一個健康統計指標,主要在消除人口年齡結構差異的影響後,才比較不同地區或同地區不同時間的發生率。)
支援藥物進步 減化療副作用
不止香港有此趨勢,唐美思參考美國數字,比起30年前,現今大部分種類的癌症,病人的5年存活率都提升不少。她相信跟治療進步有莫大關係。「例如化療,雖然近10年來並沒有推出很多新藥,不過相關支援藥物就進步了不少,例如止嘔藥、提升白血球針藥等,都令化療副作用大減,也減低化療併發症。病人做化療時較為舒適,醫生治療方案亦能更進取。電療技術上的改進,例如由二維改進到三維,輻射劑量以至分佈都更精準,減少損害周邊健康組織;此外,成像技術的進步,有助醫生更精準地診斷和為癌症分期。這些都有助醫生制訂更適切的治療方案。」
事實上,癌症由當年被稱為絕症,演變成今天個別患者可「與癌共存」。臨牀腫瘤科專科醫生蔡添成指出:「隨着基因檢測科技的進步,加上標靶藥物和免疫治療的出現,不但延長癌症病人的壽命,同時提升他們的生活質素。以晚期肺癌為例,以往未有癌細胞基因檢測時,一旦確診為肺癌,只能靠化療減慢惡化;但現在由於可以檢測癌細胞基因,可透過針對性的標靶藥物治療或免疫治療作為第一線治療,以至輔助治療(adjuvant therapy),即完成抗癌療程,癌細胞已受控,仍繼續採用免疫療法以減低復發風險。」
近年腫瘤科最熱門課題是免疫治療。正常情况下,當免疫細胞遇上不健康的細胞,會自動將之消滅,但癌細胞卻會用不同方法避開被免疫系統破壞,包括改變基因,使其不容易被免疫系統識破。透過免疫治療藥物,可增強免疫系統功能,促使免疫系統重新辨認癌細胞。
基因檢測 尋致癌「司機」
不過,免疫治療藥物並非適用於所有病人,必須檢測癌細胞的基因。蔡添成解釋:「癌細胞基因檢測目的,不單要找出有無基因突變,同時亦要找出該基因突變會否刺激腫瘤生長,即腫瘤的生長是否因為這個基因突變而引致。我們有一個比喻,基因突變就好像你在一部車上,它是司機還是乘客?要打就打個司機,不是打乘客,因為打倒乘客,車仍然會行駛,我們要找的是driver mutation。換言之,即使你找出很多基因突變,如果它們並不是控制腫瘤生長的話,找到甚至消滅它們也沒有作用。」
就好像用於肺癌的免疫治療,要先測試癌細胞的免疫檢查點PD-L1的水平(表達力),若高於某個水平(例如50%),就會作為第一線治療,讓病人未開始接受其他治療前,先接受免疫治療,透過免疫檢查點抑制劑,令免疫系統恢復對癌細胞的攻擊力。
每月藥費$8000至數萬不等
問題來了,新的基因檢測、藥物和技術,不少收費都屬「天價」。以肺癌標靶藥為例,每月費用由$8000至$80,000不等,免疫治療單一藥物一般每月由$40,000至$80,000,混合治療可能更高。換言之,1年藥費隨時過百萬元,即使有危疾保險也未必可以長期應付。不過醫生強調每人治療藥物組合和劑量均有不同,治療費用不能一概而論。
這些新一代抗癌藥,大都沒有納入醫管局藥物名冊,病人必須自費。若無法負擔,便唯有轉而採用其他治療,病人「賣車賣樓」治癌也時有所聞。早前,港隊沙排運動員劉梓浩更發起衆籌,籌得約200多萬元來支付一種新的免疫治療(CAR-T),白血病已逐漸康復。唐美思則表示:「以往,癌症病人若需要某些藥物,例如標靶藥物,若醫管局沒有提供,病人只能到私家醫院接受治療。但現今,病人能夠自費買藥,而在公立醫院接受治療,個別人士亦可獲得資助。相對而言,病人的選擇已較以往為多。」

非牟利機構提供藥物資助
蔡添成認為:「公立醫院其實已經為病人提供很多抗癌藥物,我不會說癌症病人『無錢就無藥醫』,只可以說,若病人負擔到的話,會多一些選擇。」現時本港有多個非牟利機構為合資格病人提供藥物資助,包括撒馬利亞基金、關愛基金、聖雅各福群會惠澤社區藥房、香港乳癌基金會和癌症資訊網慈善基金等。
相關文章:【乳癌】診斷三部曲 術前化療、標靶治療縮小腫瘤 為患者盡量保存乳房
確診癌症後,接下來就是醫生因應癌症種類、分期、身體狀况、患者意願,制訂不同治療方案。目前治療癌症,大致分為以下種類:

‧外科治療:以手術切除腫瘤或遭癌細胞侵襲之組織
‧化學治療:注射或口服化療藥物,殺死癌細胞或抑制其擴散
‧放射治療(電療):以高能量放射線射向腫瘤,殺死癌細胞。約六成癌症病人需要在發病的不同階段接受電療
‧荷爾蒙治療:主要應用於與荷爾蒙激素有關的癌症,例如乳癌、前列腺癌等
‧標靶治療:口服或注射標靶藥物,干擾涉及癌細胞生長和存活的特定分子(標靶),以抑制癌細胞生長,令癌細胞死亡和停止擴散
‧免疫療法:針對癌細胞特殊生物標記,重新激活身體受抑制的免疫功能。藥物能同時對付多種癌症,包括肺癌、頭頸癌、胃癌、膀胱癌和肝癌等。此外,近年還開發自體免疫細胞治療,例如CAR-T療法,透過抽血取出病人的免疫細胞,加以培養、誘導、活化及增量後,輸回病人體內來對抗癌細胞
資料來源:臨牀腫瘤科專科醫生唐美思、臨牀腫瘤科專科醫生蔡添成
文:葉凱欣
編輯:王翠麗
facebook @明報副刊
明報健康網:health.mingpao.com