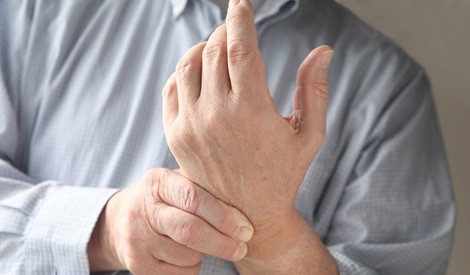
關節疼痛,不少人會掉以輕心,以為純粹是關節勞損或弄傷,自行服食止痛藥紓緩。卻忽略了有可能是類風濕關節炎的症狀,延誤診治,會令關節變形,長期發炎更會影響心、腦血管,增加心臟病和中風的風險。
【明報讀者優惠價】Best® 葡萄糖胺沖劑 – 有效紓緩關節不適 改善關節活動能力 適合關注初期關節退化人士服用
類風濕關節炎倘延誤診治,關節或變形
養和醫院風濕病科專科醫生陳嘉恩解釋,類風濕關節炎屬自身免疫系統疾病,成因是免疫系統失調,自己打自己,引致關節組織發炎,出現疼痛、紅腫、發熱和僵硬等症狀。
此病和一般關節痛症的最大分別,是早上一覺醒來會有關節僵硬難以郁動,出現「晨僵」的現象,並持續30分鐘以上。患者的四肢的小關節,如手指、腳趾、手掌及手腕等近端關節發炎,而且通常是對稱性,即左右兩邊同一排關節會出現同樣症狀,亦有些患者的膝蓋、肩膊及髖關節等大關節受到影響。
【明報讀者優惠價】Mexcal Mk7 鈣片 – 有助改善骨骼健康、增加骨質密度 適合補鈣人士服用 立即網上訂購
陳嘉恩醫生稱,類風濕關節炎屬自身免疫系統疾病
根據美國風濕學會2010年頒布的指引,評估是否患上類風濕關節炎,需參考四個分類條件,包括受影響關節的數目和位置、抽血檢驗C反應蛋白和紅血球沉降率的發炎指數、類風濕因子(RF)或Anti-CCP抗體是否呈陽性,以及症狀是否持續六星期或以上,再計算總分。陳嘉恩醫生補充,「有些人驗到類風濕因子呈陽性,擔心是患上類風濕關節炎。其實因子或發炎指數只是反映體內抗體的活躍程度,有機會受其他病毒感染影響,更有兩、三成確診病人的類風濕因子會呈陰性,所以不能夠單憑一個項目有異常就作出診斷,必須配合臨床症狀,全盤考慮。」
治療類風濕關節炎,主要分為藥物治療和非藥物治療。後者包括物理治療、職業治療或水療等,作用是紓緩症狀和改善關節變形,以及協助處理日常生活的需要。藥物方面,除了傳統的非類固醇消炎止痛藥外,亦有機會會配合類固醇藥物及針對免疫系統調節的藥物,第一線藥物是甲氨蝶呤,可單一使用或作為合併治療。如發炎仍未受控,會視乎情況,採用口服標靶藥或生物製劑。「生物製劑是透過抑制特定的細胞因子,如腫瘤壞死因子、白細胞介素-6、T細胞或B細胞,來控制關節發炎。常見的副作用是增加感染風險,故用藥前要先檢查病人有無隱疾,例如肺結核或乙型肝炎等,如有需要會處方預防藥物,以策安全。」
她提醒,類風濕關節炎越早診治,越有機會當患者的病情達到緩解期後,而其情況在一年內都能維持穩定時,屆時可嘗試減藥或停藥。因此建議病人如有懷疑,應盡早找醫生檢查,以免耽誤病情。