【明報專訊】大便帶血,究竟是大腸癌、瘜肉,還是痔瘡引發?大腸癌位列香港頭號常見癌病,早期病徵不明顯,半數病人確診時已屬晚期,錯失最佳治療時機。一粒小瘜肉變成大腸癌,一般歷時7至15年。因此,即使大便沒有帶血,年屆50歲應該做第一次大腸癌篩查,查找可致癌變的瘜肉。
◆鄺:鄺永鏗(養和醫院家庭醫學專科醫生)
◆徐:徐成智(腸胃肝臟科專科醫生)

便血分辨生癌定痔瘡?
問:大便有血,如何判斷是痔瘡還是大腸癌?
鄺:大便帶血可以由不同原因造成,從出血方式及顏色可初步判斷。如果發現廁紙上的大便帶鮮血,或鮮血直接滴在廁盆內,通常都是痔瘡或肛裂造成。痔瘡是肛門口附近的靜脈血管曲張形成,如果大便太硬或用力過度都會令痔瘡破裂而流血。痔瘡出血量多,呈鮮紅色,而且不會與糞便混合在一起。
如果大便帶小量血絲而且情况持續,血呈瘀紅色並與大便混合一起,或大便中帶分泌黏液,這都有可能是大腸癌。由於部分大腸癌的病徵與痔瘡相似,容易混淆,尤其是長期有痔瘡的患者,對痔瘡出血習以為常,很容易忽視患上大腸瘜肉甚至惡性腫瘤的風險,延誤了醫治良機。
年輕病人出血多因痔瘡?
問:如何處理大便帶血?
鄺:首先要了解出血的潛在成因,醫生除了查問大便帶血的顏色、大便習慣有沒有突然改變、飲食及吸煙習慣等,同時要了解家族病史。如果患者曾有大腸瘜肉或直系家屬曾患大腸癌及大腸瘜肉,會增加其患癌風險。另外,年紀也是重要指標。通常年輕病人的出血問題都是痔瘡或肛裂引起,但年過40、50歲有可能是大腸瘜肉或腫瘤引起出血徵狀。
醫生會抽血檢驗是否貧血,並檢查心跳及血壓等是否正常;亦會臨牀檢查腹部有否異常,同時會做探肛檢查,即用手指探入肛門檢查有沒有痔瘡,或用簡單儀器撐大肛門來看直腸有沒有腫塊。如果檢查中發現肛門有痔瘡及流血,會用藥物止血。如果懷疑是大腸出血,便會轉介專科進一步驗查大腸。
內窺鏡檢查最有效?
問:什麼人需要做大腸鏡檢查?還有沒有其他檢查方式?
徐:年屆50歲、抽煙、愛吃紅肉及加工食物、曾有大腸疾病或有直系家屬曾患大腸瘜肉或大腸癌,都是患大腸癌的高危人士,無論有沒有大便帶血的病徵,50歲應該做一次大腸癌篩查,並每10年覆查一次。若家族中有直系親屬患大腸瘜肉或大腸癌,都會增加患上大腸瘜肉或大腸癌風險,因此要提早篩查,如直系家屬在50歲確診大腸癌,家族成員需要提早於40歲開始做檢查,之後每3至5年覆查監察。
大腸檢查方式眾多,最常用的有大腸內窺鏡檢查(俗稱腸鏡)和大便隱血測試,近年亦有新引進的非入侵性檢查,它們各有利弊。大便隱血測試十分簡單及非入侵性,主要檢查大便中有沒有血,如結果呈陽性有可能是腸道潰瘍、發炎或瘜肉引起;但測試不能反映大腸有沒有瘜肉或其他結構問題,亦可能因血液不均勻地分佈於大便中,令抽樣結果不準確。
有些人因心臟問題長期服用薄血丸,未必適合做大腸鏡,可選擇其他非入侵性檢查如膠囊內視鏡或電腦斷層大腸造影檢查。前者是把藥丸膠囊內視鏡吞服,它隨着腸道蠕動進入大腸並拍攝。後者是用電腦掃描來檢查大腸內壁,兩者都可以檢測到瘜肉及腫瘤,不過對一些細小的瘜肉卻無法準確辨別,即使檢測到瘜肉亦無法即時切除治療。因此大腸內窺鏡檢查仍是目前最有效方式來篩查、治療及預防大腸癌。
照腸只需15分鐘?
問:大腸內窺鏡檢查如何做?有何風險?
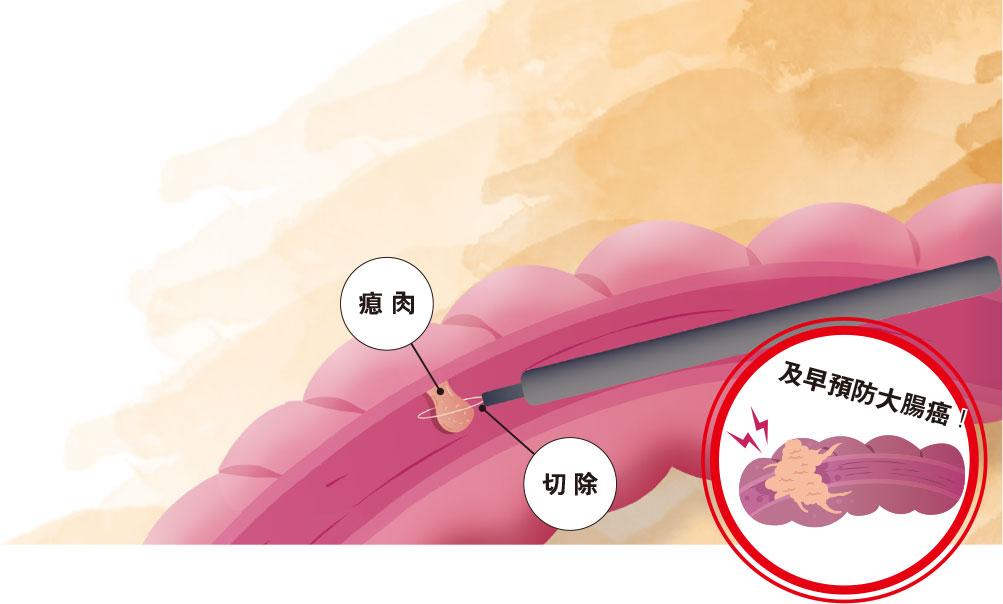
徐:大腸內窺鏡檢查是用一條約長1.6米、粗幼如手指的柔軟喉管,由肛門進入直腸,經乙狀結腸、降結腸、橫結腸、升結腸到盲腸及小腸末端詳細檢查大腸。透過內窺鏡影像,可直接看到腸內壁黏膜,如檢查時發現有瘜肉或病變,可以即時利用鉗或電圈套器切除及抽取組織化驗。整個過程大約需時15分鐘,約有萬分之一機率出現刺穿腸道或嚴重出血風險。
大腸鏡檢查要求病人腸道必須完全乾淨,否則殘留的大便渣滓有可能遮擋腸道瘜肉,影響檢查結果。因此接受檢查前2、3天需要吃得清淡,不能吃高纖維食物,檢查前1天只可進食流質食物,並飲用瀉藥徹底清理腸道。檢查時,病人可以選擇注射鎮靜劑及止痛藥或用監測麻醉進入熟睡狀態,令整個過程較為舒適。
瘜肉大而起鋸 癌變高危?
問:是否所有大腸瘜肉都會變成癌?
徐:瘜肉是大腸黏膜組織異常增生,一般人在40至60歲時最容易出現大腸瘜肉。常見瘜肉主要分為增生性瘜肉及腺瘤性瘜肉。增生性瘜肉是指微小的黏膜凸起,不會變成惡性腫瘤;腺瘤性瘜肉則屬癌前病變。大腸鏡檢查時,若發現瘜肉數量多,或屬會惡化的瘜肉類別,包括管狀腺瘤、絨毛狀腺瘤及絨毛管狀腺瘤,而瘜肉邊緣有鋸齒、大於1厘米,都有很大可能演變為惡性腫瘤。醫生會把良性及惡性的瘜肉切除,之後進一步化驗確認是否有癌細胞。患者需要半年或1年後再做大腸鏡檢查。如果瘜肉已變為惡性腫瘤並入侵大腸壁,甚至轉移至淋巴或其他部位,大腸鏡檢查無法切除,患者需要轉介至腫瘤科作針對的癌病治療。
知多啲:50至75歲篩查獲政府資助
演變成癌細胞,經歷約7至15年。大腸癌發病年齡以65歲以上人士為主,因此,50歲被界定為做人生第一次大腸癌篩查的黃金時期,通過檢查可及早發現瘜肉,有效預防患大腸癌風險。衛生署「大腸癌篩查計劃」合資格人士年齡已擴展到50至75歲。適齡人士可根據以下步驟接受篩查。
‧步驟1:約見計劃名單中的基層醫療醫生,經評估後安排大便隱血測試
‧步驟2:在家中採集大便樣本,交回至指定收集點,等待測試結果
‧步驟3:若測試結果呈陽性,表示大便帶血;需再次約見醫生聽取測試結果,並轉介專科醫生安排大腸鏡檢查
‧步驟4:約見專科醫生接受大腸鏡檢查,過程中若發現瘜肉,醫生會把瘜肉切除並送交病理組織化驗,減低瘜肉變癌的風險
參與者每次診症可獲取政府資助280元。在大腸鏡檢查,如需切除瘜肉,會獲資助8500元;若毋須切除瘜肉,會獲7800元資助。
詳情可瀏覽:www.colonscreen.gov.hk
文:吳敏霞
編輯:林曉慧
電郵:feature@mingpao.com
專題系列文章
- AI戒煙輔導服務「智聊戒」 助25年煙民斷癮 咳嗽大減
- 【猴痘】兩宗猴痘個案曾有高風險接觸 呈發燒、皮疹等症狀
- 非洲爆伊波拉疫情跟以往有分別? 港衛生防護中心:竹篙灣隔離設施可作檢疫
- 【大鼠戊型肝炎】今年首宗 病徵發燒、皮疹、關節痛 或潛伏期接觸老鼠或排泄物污染食物
- 【產後出血】公院提早二線治療 失血量減 向剖腹產孕婦處方預防藥 減子宮收縮乏力出血
- 【中風急救】港大首創「納米乾粉鼻噴劑」 發病30分鐘內使用減八成腦梗體積
- 漢坦病毒(Hantavirus)初起病徵似流感 後或致心臟和肺衰竭 香港較少見
- 【麻疹】日本麻疹逾300病例 較去年增逾4倍逼近10年高峰
- 本港今年登革熱首例 被蚊叮後中招:發燒頭痛出皮疹
- 【蔬果攝取量不足】開心蔬果月鼓勵從小培養健康習慣進食充足蔬果








-300x158.webp)
